www.echographie-articulaire.fr

E1- Qui sont nos patients ? :
La survenue d’une lésion des tendons de la coiffe des rotateurs résulte de l’effet conjugué du vieillissement tendineux et de microtraumatismes. La rupture de coiffe est donc l’apanage du sujet vieillissant. Seulement rarement, elle survient chez un sujet jeune à facteur de risque (surutilisation sportive) ou à l’occasion d’un traumatisme. En dehors du contexte particulier de la luxation, toute douleur persistante de l’épaule doit bénéficier d’une radiographie, éliminant un problème osseux ou articulaire, et d’une échographie. La finalité de cette démarche est simple à comprendre. Les patients âgés avec lésions de la coiffe et atrophie sévère ne nécessiteront pas d’imagerie complémentaire et bénéficieront d’un traitement fonctionnel. Les patients plus jeunes, sans atrophie musculaire majeure et possiblement candidats à la chirurgie bénéficieront d’une imagerie complémentaire. Elle consistera, selon les données de l’échographie, en un arthroscanner en cas de lésion transfixiante ou profonde non transfixiante et en une IRM en cas de lésion superficielle non transfixiante. Un rappel de la classification des lésions est proposé ci-après. En dehors de la recherche de lésions de la coiffe, indication reine des échographies, des douleurs dont l'origine est in fine osseuse (fractures, tumeurs), gléno-humérale, acromio-claviculaire ou liée à une capsulite peuvent, dans la pratique quotidienne, également motiver l’examen. Le rôle de l’échographie y est toutefois nettement plus limité, les deux premières relevant volontiers de la radiographie et les deux dernières de l’examen clinique.
E2- Les tendons supra et infra-épineux ont une organisation en plusieures couches. Ceci explique la fréquence de désinsertions superficielles sans atteinte des fibres profondes, et inversement.
Cette notion a été récemment documentée par Henri Guérini sous forme de la « théorie des cordes », cordes qui superposées les unes aux autres n’en lâchent pas moins indépendamment les unes des autres. La classification des principales lésions de la coiffe mérite qu’on s’y attarde un instant. Le caractère transfixiant d’une rupture (ou « désinsertion ») traduit son extension dans l’épaisseur du tendon selon la couche qui lâche. Si toutes les couches lâchent, la rupture traverse le tendon de part en part et est dîte « transfixiante ». Une lésion non transfixiante ne le traverse pas. Selon qu’elle siège sur le versant superficiel (ou bursal) ou profond (ou articulaire), elle pourra donc être dîte « non transfixiante superficielle » ou « non transfixiante profonde ». Le clivage intratendineux est le troisième type de rupture non transfixiante qui peut, ou non, communiquer avec une rupture profonde ou superficielle. Quoi qu’il en soit, l’extension dans l’épaisseur du tendon, que nous venons de détailler, ne préjuge toutefois pas de l’extension de la rupture dans la largeur du tendon. Lorsqu’un tendon supra épineux est totalement désinséré dans sa largeur, la rupture est dîte « complète » tandis que lorsqu’il n’est désinséré que sur une petite portion (antérieure par exemple), la rupture est dîte « partielle ». Reste à savoir où se trouvent les limites exactes des tendons supraépineux et infra-épineux, mais cela sort du cadre de ce paragraphe. Enfin, précisons que dans l’idéal, il est utile au chirurgien si une arthroscopie doit être pratiquée, de localiser dans le compte rendu échographique la topographie de la rupture par rapport au bord postérieur du biceps, repère apparaissant toujours sur une vue sagittale de coiffe bien réalisée. La taille de la rupture dans la largeur et la longueur (rétraction) du tendon doit aussi être précisée comme cela sera illustré au chapitre de la rupture transfixiante.
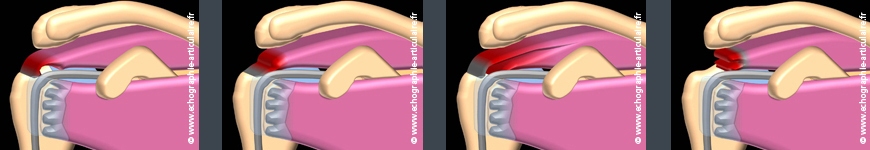
De gauche à droite:
Désinsertion non-transfixiante profonde du supra-épineux; désinsertion non-transfixiante superficielle; clivage intra-tendineux; désinsertion transfixiante.
E3- L’évocation dans un compte-rendu d’une « tendinopathie » de la coiffe des rotateurs, même sans rupture, ne doit être faîte à la légère.
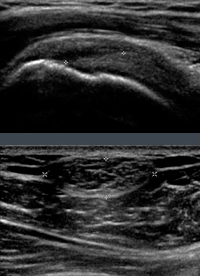
Le terme de « tendinopathie », prémices potentiels de la rupture tendineuse, semble trop facilement utilisé dans les compte-rendus devant la découverte d’un tendon continu mais un peu hypoéchogène ou peu sujet à l’anisotropie. C’est, à notre sens, oublier la banalité de cet aspect sur un tendon simplement vieillissant mais possiblement indolore et méconnaître l’impact psycho-social d’une telle description, en particulier chez le sujet jeune. Lorsque l’aspect du tendon pose ainsi question, certains jugent plus prudent de pondérer leur conclusion en évoquant un « aspect hypoéchogène du tendon dont la contribution aux symptômes est incertaine ». On laisse ainsi au clinicien un peu de champ vis-à-vis du patient, l’échographie n’étant qu’une aide à l’examen clinique, et non sa suppléante. Dans le même ordre d'idée, la forte prévalence des ruptures de coiffe chez le sujet asymptomatique doit être connue de tout échographiste. Elle est très faible avant 50 ans puis augmente avec l’âge, de façon souvent bilatérale. La prévalence des déchirures tendineuses asymptomatiques est estimée à 10% au-delà de 50 ans (1) et atteindrait même, pour certains, 28% au-delà de 60 ans (en IRM) (2) et 50% au-delà de 70 ans (en échographie) (3). Ces constatations doivent inciter le radiologue comme le clinicien à faire preuve de prudence dans leur interprétation des images. L’examen clinique, malgré de réelles insuffisances, reste au premier plan dans la prise de décision thérapeutique. Pour être complet, précisons en outre que, si une coiffe déchirée n’est pas forcément symptomatique au moment de l’examen échographique, Yamaguchi a montré près de 50% peuvent le devenir dans un délai de trois ans (4).
Légendes des images: collègue médecin de 64 ans, parfaitement asymptomatique mais porteur d'une authentique désinsertion superficielle non transfixiante de coiffe (en haut). On ne résiste pas à l'envie de vous montrer le motif de consultation: un lipome du versant postérieur de l'épaule (en bas).
E4- L’échographie est mauvaise dans le diagnostic de souffrance du tendon du long biceps.
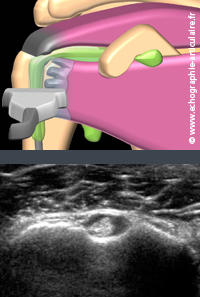
La tendinopathie du biceps est facile à traiter par les chirurgiens pour peu qu’elle soit isolée. Cette constatation se heurte à la faible sensibilité tant de l’examen clinique que de l’imagerie. On convient que la subluxation médiale du tendon sur la petite tubérosité ou sa fibrillation majeure, parfois rencontrées en échographie, témoignent volontiers d'un tendon douloureux. Pour autant, aucun autre signe échographique n’a fait la preuve de sa performance diagnostique. L’hypertrophie tendineuse est suggérée mais mériterait d’être standardisée puis validée sur des échantillons homogènes. La présence de liquide autour du tendon, par erreur trop souvent appelée « ténosynovite du biceps », relève dans une majorité de cas d’un simple suintement dans la gaine ou d’un plus volumineux épanchement articulaire. La principale limite pour valider la performance de l’imagerie dans l’étude tendon du biceps est l’absence de réel gold-standard disponible, sa zone de souffrance de prédilection au sein de sa gouttière n’étant pas même accessible à l’arthroscopie...
Légende des images: la réalisation de clichés arthrographiques nous rappelle volontiers que la gouttière du biceps est en communication avec l'articulation de l'épaule (c'est un récessus). La présence de liquide en son sein traduit donc plus volontiers une souffrance articulaire qu'une souffrance propre du biceps. Il est utile de savoir qu'un peu de liquide se rencontre volontiers de façon physiologique, un épanchement circonférentiel au tendon représentant pour beaucoup le seul seuil permettant de parler d'épanchement pathologique, sans pouvoir dire s'il s'agit d'une rare "ténosynovite du biceps" ou d'un plus banal panchement articulaire. Sur l'image du bas, obtenue chez une patiente de 50 ans douloureuse chronique et à coiffe normale en échographie, l'interprétation de ce fin épanchement reste ainsi très difficile...
E5- L’analyse du tendon sous-scapulaire est parfois difficile compte tenu de son caractère multi-fasciculé.
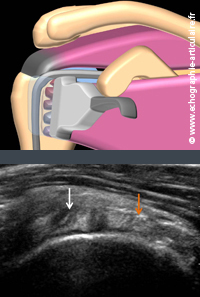
L’anatomie particulière du tendon, bien vue dans le plan sagittal, explique la difficulté qu’il existe dans un plan axial à obtenir une belle image fibrillaire normalement typique d'un tendon. Cette hétérogénéïté spontanée pose, ainsi, parfois la question d'une tendinopathie. De même, détecter une désinsertion du tendon dans ce plan est parfois difficile car il est subtil, d’intuition, de savoir non seulement ou s'insère le tendon mais également quelle doit être son épaisseur normale. Un élément de réponse pour contourner ces ecueils consiste à concentrer son analyse sur la partie haute et profonde du tendon, là où débutent généralement les lésions. Dans cette tâche, l'exploration dans le plan sagittal est sans nul doute la clé de l’analyse du tendon, d'une part car ce plan intègre mieux l'architecture particulière du tendon mais aussi parcequ'il permet de juger objectivement de l'épaisseur des fibres hautes en la comparant à celle des fibres les plus basses, en général indemnes dans le cadre des désinsertions partielles.
Légende des images: l'image échographique est réalisée chez un patient de 55 ans avec douleur d'épaule chronique d'allure tendineuse. Cette vue sagittale du tendon distal du sous-scapulaire montre une nette hypertrophie de ses fibres hautes (flèche blanche) en comparaison avec les fibres basses (flèche orange), évoquant une tendinopathie significative sans désinsertion large. Le diagnostic a pu être confirmé par IRM (non montrée).
E6- L’échographie de l’articulation acromio-claviculaire n’a aucune valeur dans le cadre des douleurs chroniques non traumatiques de l’épaule.
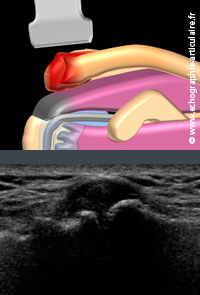
L’absence de corrélation entre la présence d’une douleur et celle de l’arthrose est un fait quotidiennement vérifié dans notre pratique. Il n’est ainsi pas rare qu’une arthrose sévère soit indolore tandis qu’une articulation d’aspect normal, ou presque, soit douloureuse. En fin de compte, le meilleur moyen diagnostique réside bel et bien dans l’examen clinique, qui comporte la palpation du relief articulaire (par la sonde) et un cross body adduction test. Cette manoeuvre consiste à demander au patient de mettre la main sur l'épaule controlatérale puis de la dépasser vers l'arrière. La palpation dans le même temps de l'articulation acromio-claviculaire par l'opérateur permet de vérifier que c'est bien elle qui souffre. Nous le réalisons systématiquement pendant l’échographie pour en intégrer le résultat dans la conclusion. En cas de doute, la réalisation d’un block test cortisoné sous échographie répond, à peu de frais, définitivement à la question chez un patient fiable.
Légende des images: l'articulation acromio-claviculaire est le siège de remaniements dégénératifs progressifs et volontiers indolores, comme chez cette patiente de 51 ans (image du bas) chez qui une légère ostéophytose avec épaissiseement capsulaire est vue sans pour autant retrouver la moindre douleur localisée au testing clinique. Dans le compte-rendu radiologique, la description de "remaniements dégénératifs de l'articulation" s'accompagnera donc volontiers de la mention "sans contribution aux symptômes". Soyons des "radiologues cliniciens".
E7- Quantifier l’atrophie du muscle supra-épineux reste une tâche difficile, ou en tout cas assez subjective.
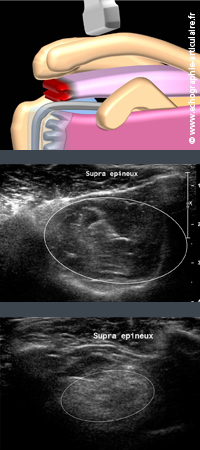
Une équipe québecoise a montré la possibilité de quantifier le galbe du muscle par rapport à la taille de la fosse supra-épineuse (5), mais ceci reste encore peu utilisé en routine. En pratique, nous classons les atrophies légères en « légères », les atrophies sévères en « sévères »… et les autres en « modérées » (désolé…). Si définir un cut-off précis entre une atrophie encore opérable et une atrophie trop sévère pour que l'épaule soit opérée est un peu difficile en échographie (les chirugiens se fient le plus souvent à la vue "en Y" en IRM ou arthroscanner), la mise en évidence par l'échographie d'un muscle réduit à peau de chagrin signe sans nul doute, chez un patient âgé, l'arrêt des investigations du tendon et l'inutilité d'examens complémentaires coûteux, voire invasifs. Voir le muscle supra-épineux dans sa fosse requiert un peu d’expérience et quelques trucs, qu’il serait un peu long de détailler ici.
Légende des images: sur l"image échographique du haut, obtenue chez un sujet témoin de 32 ans sans atrophie de coiffe. le galbe du muscle supra-épineux occupe la presque totalité de la fosse du même nom (cercle). Sur l'image du bas, obtenue chez une femme de 82 ans avec rupture massive de coiffe et atrophie sévère du muscle supra-épineux, ce galbe n'occupe qu'une très faible partie de la fosse. Noter l'infiltration hyperéchogène du muscle par ailleurs, en comparaison avec l'échostructure normale du trapèze qui le jouxte.
E8 Le diagnostic de rupture transfixiante est réputé facile en échographie
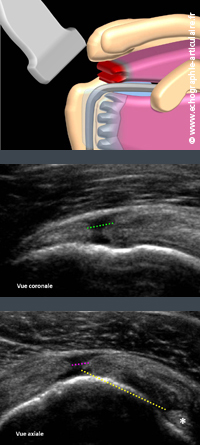
L’échographie offre typiquement une excellente performance diagnostique dans la détection d’une rupture transfixiante de coiffe. Dans des mains entrainées, une sensibilité de 100% et une spécificité de 85% est rapportée (6). Ce succès résulte de l’importante perte de substance tendineuse. Les signes les plus francs sont le défect tendineux, liquidien, hypoéchogène ou parfois, de façon plus trompeuse, hyperéchogène quand du tissu cicatriciel ou de la bourse sous-acromiale s’invagine dans le foyer de rupture. Comme dans le cadre des ruptures partielles, une mesure de la largeur du défect mais surtout de sa rétraction (dans la longueur du tendon) doit être fournie au thérapeuthe. Une analyse soigneuse de l’extension de la rupture doit être réalisée, vers l’avant et vers l’arrière et sera précisée, le cas échéant, par une imagerie lourde complémentaire. Préciser l'état du moignon tendineux, bien que parfois un peu difficile en échographie quand la rétraction est importante, est utile au chirurgien. L’étude de la trophicité musculaire, déjà évoquée, est une information clé à fournir par ailleurs. La concommitance d’un épanchement de la bourse sous-acromiale et de la gaine du biceps, un temps présenté comme hautement prédictif d’une rupture transfixiante (7), semble pour beaucoup d’une pertinence très limitée.
Légende des images: les deux images échographiques sont obtenues chez un même patient de 56 ans porteur d'un douleur chronique d'épaule droite. Dans le plan coronal (image du haut), un défect tendineux confirme l'existence d'une rupture transfixiante du tendon supra-épineux, qui peut être mesurée (5mm, en vert). Il s'agit de la rétraction du tendon. Dans le plan axial (image du bas), le défect est retrouvé et mesuré dans la largeur du tendon (4 mm, en rose) puis situé avec précision par rapport au tendon du biceps (18mm, en jaune). Cette dernière mesure avoisionnant les 20mm, la rupture est considérée comme siégeant à la jonction entre les tendons supra-épineux et infra-épineux. On notera chez ce patient, contrairement à l'illustration sus-jacente, qu'un petit moignon tendineux distal reste au contact de la grosse tubérosité dans le plan coronal. En fin de compte, l'image de l'illustration (en haut) traduirait plutôt une "désinsertion" et le cas du patient (au milieu et en bas) une "rupture" du tendon, mais en pratique cette distinction est peu prise en compte et les deux termes sont volontiers utilisés de façon interchangeable...
E9- L’échographie est un examen plus subtil dans la détection de lésions non-transfixiantes.
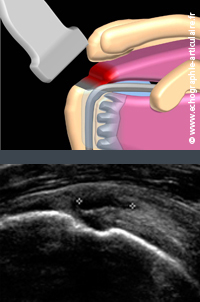
La performance de l’échographie est nettement moins bonne que pour les lésions transfixiantes. Teefey estime sa sensibilité à 67%, spécificté à 85%, VPP à 77% et VPN à 77% (6). La désinsertion non transfixiante se traduit idéalement par un défect intratendineux, dont il serait inexact de prétendre qu’il est toujours évident, et ce même pour l’opérateur expérimenté. Quoi qu’on en dise, cet examen reste assez clairement opérateur dépendant. Dans de nombreux cas, la persistance de quelques fibres et le comblement du défect par du tissu bursal ou cicatriciel masquent la présence de la désinsertion au sein du tendon. On s’aidera donc de signes dîts « indirects » de rupture, dont la perte de la convexité supérieure du tendon et la présence d’érosions de la grosse tubérosité. Disons ici que le doppler couleur n’a jamais fait la preuve de son utilité dans le cadre des lésions de la coiffe des rotateurs.
Légende des images: cette désinsertion superficielle du tendon supra épineux survient chez un homme de 64 ans. Elle est mesurée dans la longueur du tendon sur l'image échographique. Des fibres profondes persistent jusqu'au contact de la grosse tubérosité, signant le caractère non transifixiant de la désinsertion. Noter une fine couche échogène en surface de la rupture et en profondeur du deltoïde, correspondant au feuillet profond de la bourse sous-acromiale.
E10 L’érosion est un autre signe indirect utile de désinsertion :
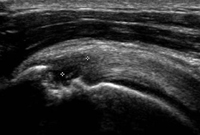
S’il est une chose que l’arthrose nous apprend, c’est que l’os mis à nu (par une brèche cartilagineuse) est facilement, voire rapidement, pénétré par le liquide articulaire. Cela mène à la fameuse « géode ». C’est la même chose à l’insertion tendineuse où l’avulsion des fibres expose l’os, devenu chauve, à une érosion irrégulière par le liquide articulaire dans lequel il baigne désormais. Le liquide qui s'accumule au sein d'un clivage mène au même résultat. Ce signe indirect, lorsqu’il est vu sur la grosse tubérosité, est parfois utile lorsqu’une désinsertion focale, transfixiante ou non, est suspectée sans pouvoir être formellement affirmée sur la base des signes habituels (8). Attention, toutefois, aux rares aspects variant de la normale, siégeant non pas sur l'enthèse mais entre l'enthèse et le cartilage et au fait que la vraie tendinopathie simple, du fait des microfibrillations liquidiennes qu’elle comporte, génère parfois une irrégularité osseuse en regard.
Légende des images: l'image est obtenue chez un patient de 67 ans douloureux depuis un week-end de jardinage intensif. L'examen montre un clivage intratendineux débutant, non transfixiant sur cette coupe et épargnant tant les fibres superficielles et profondes du tendon. Noter la franche irrégularité de la grosse tubérosité, située exactement en regard des fibres manquantes. La découverte d'une telle image incite, en échographie de l'épaule, à tourner attentivement autour des fibres adjacentes dans le plan axial et coronal afin de ne pas méconnaître un petite lésion en regard.
E11 L’échographie dynamique consiste en l’analyse des structures anatomiques en mouvement.
A l’épaule, elle a été proposée dans la recherche et la classification du conflit sous acromial en trois grades (9). Son utilisation est également rapportée dans le cadre de l’instabilité acromio-claviculaire (10). Légende de la vidéo: cette échographie dynamique de l'épaule gauche est obtenue chez une patiente de 52 ans. Lors de l'abduction antépulsion de l'épaule, une douleur élective est rapportée lors du passage du tendon sous l'acromion, signant un conflit de grade 1 selon Bureau.
|
BIBLIOGRAPHIE:
1. Moosmayer S, Smith HJ, Tariq R, Larmo A. Prevalence and characteristics of asymptomatic tears of the rotator cuff: an ultrasonographic and clinical study. J Bone Joint Surg Br. 2009 Feb;91(2):196-200.
2. Sher JS, Uribe JW, Posada A, Murphy BJ, Zlatkin MB. Abnormal findings on magnetic resonance images of asymptomatic shoulders. J Bone Joint Surg Am. 1995 Jan;77(1):10-5.
3. Milgrom C, Schaffler M, Gilbert S, van Holsbeeck M. Rotator-cuff changes in asymptomatic adults. The effect of age, hand dominance and gender. J Bone Joint Surg Br. 1995 Mar;77(2):296-8.
4. Yamaguchi K, Tetro AM, Blam O, Evanoff BA, Teefey SA, Middleton WD. Natural history of asymptomatic rotator cuff tears: a longitudinal analysis of asymptomatic tears detected sonographically. J Shoulder Elbow Surg. 2001 May-Jun;10(3):199-203.
5. Khoury V, Cardinal E, Brassard P. Atrophy and fatty infiltration of the supraspinatus muscle: sonography versus MRI. AJR Am J Roentgenol. 2008 Apr;190(4):1105-11.
6. Teefey SA, Hasan SA, Middleton WD, Patel M, Wright RW, Yamaguchi K. Ultrasonography of the rotator cuff. A comparison of ultrasonographic and arthroscopic findings in one hundred consecutive cases. J Bone Joint Surg Am. 2000 Apr;82(4):498-504.
7. Hollister MS, Mack LA, Patten RM, Winter TC, 3rd, Matsen FA, 3rd, Veith RR. Association of sonographically detected subacromial/subdeltoid bursal effusion and intraarticular fluid with rotator cuff tear. AJR Am J Roentgenol. 1995 Sep;165(3):605-8.
8. Wohlwend JR, van Holsbeeck M, Craig J, Shirazi K, Habra G, Jacobsen G, et al. The association between irregular greater tuberosities and rotator cuff tears: a sonographic study. AJR Am J Roentgenol. 1998 Jul;171(1):229-33.
9. Bureau NJ, Beauchamp M, Cardinal E, Brassard P. Dynamic sonography evaluation of shoulder impingement syndrome. AJR Am J Roentgenol. 2006 Jul;187(1):216-20.
10. Peetrons P, Bedard JP. Acromioclavicular joint injury: enhanced technique of examination with dynamic maneuver. J Clin Ultrasound. 2007 Jun;35(5):262-7.
Dernière modification de la page le 18 Octobre 2013