www.echographie-articulaire.fr
La Hanche
h1- Pour quoi viennent nos patients ?
L’examen échographique de l’articulation de la hanche fait partie de la routine en pratique rhumatologique, la présence d’un épanchement articulaire suggérant fortement l’existence d’une arthropathie sous-jacente. Il faut bien l’avouer, la place de l’outil échographique dans le démembrement des symptômes d’origine extra-articulaire est plus incertaine. La recherche d’une tendinopathie antérieure ou surtout latérale de hanche représente un nombre non négligeable de demandes d’échographie. Par ailleurs, l’échographie nous semble vouée à s’imposer, dans les prochaines années, comme un outil incontournable dans le démembrement de certaines prothèses douloureuses (1). Enfin, même si ce site traîte principalement de la pathologie adulte, on ne peut parler de cette articulation sans évoquer le contexte de la hanche instable du nourrisson, dans lequel l’échographie remplace désormais la radiographie. Le technique simplifiée, développée par l’école rennaise de Catherine Treguier, est désormais largement validée (2).
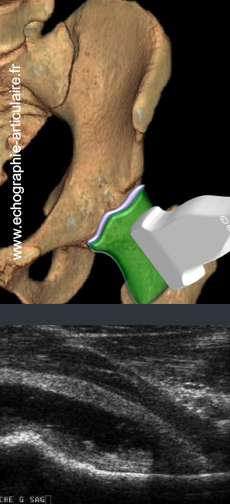
h2- L’échographie est un outil assez spécifique mais incomplètement sensible dans le cadre des arthropathies de hanche.
Dans le contexte clinique d’une limitation douloureuse de la hanche, la présence d’un épanchement liquidien au sein de récessus antérieur de la hanche est fortement prédictive d’une souffrance articulaire. Cette constatation prend tout son sens dans le cadre de la boiterie de l’enfant, ou la présence de signes septiques associés incitera à la ponction en urgence afin de rechercher une arthrite infectieuse. La même démarche peut être menée chez l'adulte. Dans le cadre des prothèses, l’échographie permet d’inspecter la néo-articulation, la région de la cicatrice trochantérienne et la cuisse autour du fût fémoral à la recherche de collections et de ponctionner le liquide quand il est retrouvé. Cet outil est, ainsi, utilisé en routine dans notre approche des prothèses suspectes d’infection.
La sensibilité de la technique dans la détection d’un épanchement articulaire, sur hanche prothétique ou native, a cependant été remise en question par un article de Weybright dans lequel nombre de hanches « sèches » en échographie hébergeait en fait un épanchement conséquent (3). En somme, et c’est un fait qui doit être connu et expliqué aux cliniciens, toute hanche adulte requérant une ponction (suspicion d’arthrite) doit en bénéficier, qu’un épanchement soit vu ou non lors de l’examen. Terminons enfin par un mot sur l’arthropathie mécanique. L’échographie peut déceler une ostéophytose péri-capitale, voire une lésion labrale, mais reste peu sensible et ne remplace pas l’arthroscanner, qui doit être demandé devant toute suspicion d’arthrose du sujet jeune (4).
Légende des figures: Patient de 4 ans présentant une boiterie depuis le matin même. La sonde est placée dans le plan sagittal oblique le long du col fémoral, montrant le refoulement de la capsule articulaire par un épanchement anéchogène et compressible.
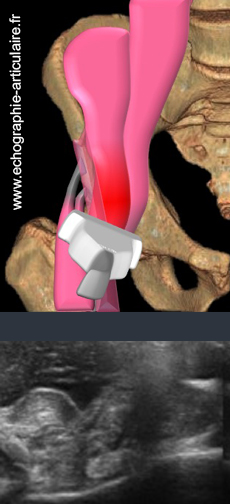
h3- Les tendinopathies antérieures de hanche étant tout à fait exceptionnelles, leur évocation dans les compte-rendus d’examen est trop souvent faite par excès.
Le tendon droit fémoral est l’objet de remaniements fréquents avec l’âge, souvent calciques et parfaitement asymptomatiques. En dehors du cadre particulier du footballeur, la présence d’une tendinopathie chronique doit donc être évoquée avec prudence. Le cas du tendon iliopsoas est assez similaire. Son hypoéchogénicité relative, elle aussi très fréquente et liée au vieillissement tendineux, doit être interprétée avec mesure. On note d’ailleurs que les exemples convaincants d’une telle souffrance, en échographie et même en IRM, ne sont pas légion dans la littérature. Quant à la « bursite » iliopsoas, qui se présente sous forme d’un épanchement liquidien réparti en « fer à cheval » en dehors, en profondeur mais surtout en dedans du tendon iliopsoas elle résulte, dans une immense majorité des cas, plus d’une simple communication anatomique avec un épanchement articulaire sous-jacent que d’une réelle souffrance propre du tendon. Si la souffrance chronique de l’insertion de ces tendons antérieurs est donc rare, celle de leurs jonctions myotendineuses proximales est en revanche très fréquente de façon aigüe et typiquement lors d’un shoot au football (5). La désinsertion tendineuse est plus rare et l’apanage de l’enfant, sous forme d’une avulsion d’un point d’ossification.
Légende des figures: Patient de 17 ans, souffrant d'une douleur au pli de l'aine depuis un shoot au football. La sonde est placée dans un plan axial oblique le long de la gouttière de l'iliopsoas. Les fibres médiales de l'iliaque, sous-jacente à l'aponévrose interne du muscle, sont le siège d'une désorganisation hyperéchogène typique d'une lésion musculaire aigüe.
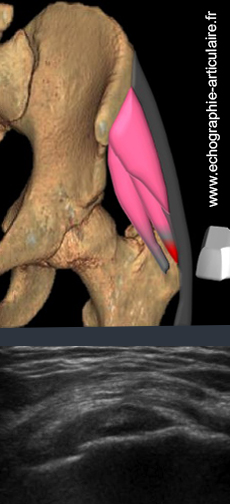
h4- L’exploration échographique d’une tendinopathie latérale de hanche est, par essence, un challenge au vu de la population concernée.
La tendinopathie des glutéaux est fréquente dans la population vieillissante et en particulier féminine. Ce contexte allant, ne nous le cachons pas, souvent avec un épaississement des parties molles des hanches, rend dans certains cas très difficile l’examen des insertions tendineuses sur le grand trochanter. Un deuxième écueil est représenté, comme sur le versant antérieur de la hanche, par la tendance naturelle des tendons pourtant parfaitement indolores à devenir hypoéchogènes, épaissis et parfois ossifiés, remettant en question la valeur de ces signes dans l’affirmation d’une « tendinopathie » symptomatique. Devant un tableau clinique typique (douleur à la montée des marches, en se levant d’une position assise, à l’appui sur le trochanter) seul la présence d’une désinsertion tendineuse, portant le plus souvent sur le petit glutéal ou la bandelette du moyen glutéal ou d’un épanchement de la bourse péritrochantérienne superficielle nous semble offrir une relative spécificité pour affirmer qu’un tendon est douloureux. Le doppler n’est d’aucune efficacité du fait de la profondeur des structures étudiées (6). Enfin, dans notre expérience, c’est bien l’infiltration sous échographie de la bourse qui permet, lorsqu’elle lève les douleurs, d’affirmer la contribution des tendons dans ces dernières.
Légende des figures: Patiente de 53 ans, souffrant d'une douleur chronique de la région péri-trochantérienne lors du passage à la position debout depuis une chaise et lors de la montée des escaliers. L'échographie montre un épaississement hypoéchogène de l'insertion distale du tendon moyen glutéal, douloureux au passage de la sonde suggérant une tendinopathie.
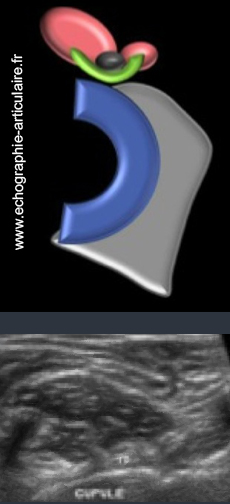
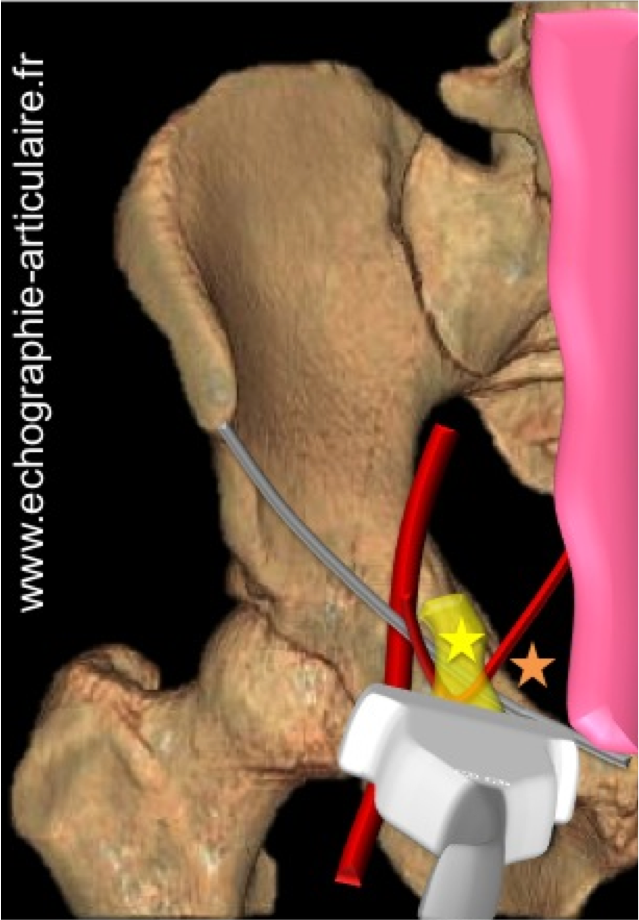
h5- En parallèle de rechercher du liquide autour d’une prothèse totale de hanche douloureuse, l’échographie est vouée à s’imposer comme l’outil de prédilection dans le diagnostic du conflit iliopsoas/ cupule.
Le scanner est indéniablement performant dans la recherche d’un débord antérieur de cupule acétabulaire, qu’il résulte d’un surdimensionnement de la cupule, d’une hypoplasie relative de l’os native ou d’un descellement (7). Cette modalité manque en revanche de résolution en contraste pour les parties molles et souffre d’artéfacts liés au métal. Du fait de ses qualités propres, l’échographie contourne la plupart de ces difficultés et permet, à moindre frais, d’étudier finement les rapports entre le tendon iliopsoas et la cupule et permet, le cas échéant, d’affirmer la présence d’un contact (8)(9). Reste à documenter la spécificité de ces signes, sujet actuellement à l’étude dans notre unité.
Légende des figures: La figure du haut illustre un conflit iliospoas/ cupule de PTH en montrant, dans le plan axial, le débord antérieur d'une cupule de hanche droite qui vient au contact de la face profonde du tendon iliopsoas (en gris). une bursite est montrée dans ce cas, prenant un aspect typique de "fer à cheval" à concavité antérieure. Le contact entre le tendon et la cupule est facilement identifié en échographie (plan axial).
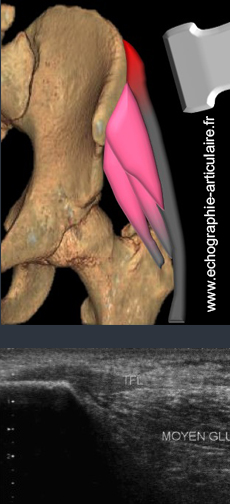
h6- Les tendinopathies de la crête iliaque sont possibles et siègent, non pas à l’insertion du sartorius mais bien environ sept centimètres en arrière au niveau du tubercule du moyen glutéal.
Cette entité a été richement documentée par Michel Cohen et Xavier Demondion dans un ouvrage de la SIMS (10). La racine haute du tractus iliotibial, appelée « fascia glutéal » s’insère en surface des fibres musculaires du moyen glutéal, sur un tubercule du même nom. La répétition de microtraumatismes, volontiers chez des coureuses de fond, est à l’origine d’un tendinopathie d’insertion, d’allure fusiforme, même nous rencontrons parfois, dans ce même contexte sportif, des foyers de souffrance en plein corps du fascia. Ce fascia glutéal peut également souffrir lors d’un shoot, emportant en même temps quelques fibres de l’insertion musculaire du moyen glutéal sous-jacent. Cette entité a été plus largement documentée en IRM qu’en échographie dans la littérature (11).
Légende des figures: Patiente coureuse de fond de 32 ans, porteuse d'une douleur de crête iliaque gauche chronique gênant l'effort. L'échographie retrouve, dans le plan coronal, une tendinopathie d'insertion dont la sémiologie rappelle curieusement celle de la fasciïte plantaire! (image du Dr F Verdière, Rennes)
h7- La pubalgie relève de contraintes, exercées sur le pubis, de traction liées aux muscles qui s’y insèrent (muscles droit-abdominaux et adducteurs) et de cisaillement liés au poids du corps lors de la course.
L’échographie n’est d’aucune aide dans le bilan de l’arthropathie pubienne du sportif. La pathologie du droit abdominal se résume à la lésion musculaire aigue en plein corps du tennisman (12), l’enthésopathie d’insertion sur le pubis étant exceptionnelle. Au sein de la loge médiale de la cuisse, le long adducteur, le plus superficiel des adducteurs, est indéniablement le muscle le plus exposé aux lésions. Sa lame tendineuse, superficielle et facilement visible à son insertion sur le pubis, peut être le siège d’un épaississement hypoéchogène douloureux, prémisse potentiel d’une véritable désinsertion aigue. Plus distalement, la lésion aigue la plus fréquente reste une désinsertion myo-aponévrotique siégeant autour d’un fascia interne bien visible sous forme d’une ligne hyperéchogène régulière, à la partie moyenne du muscle. La hernie inguinale directe, dernière cause de pubalgie du sportif, est discutée ci-après.
Légende des figures: Patient footballer de 23 ans porteur d'une pubalgie avec notion de multiples douleurs aigües du pli de l'aine. L'échographie montre, dans un plan oblique permettant d'en analyser l'insertion proximale, un lésion chronique (hypertrophie, hypoéchogénicité, calcification) de l'insertion du moyen adducteur sur le pubis.
h8- Si le diagnostic de hernie inguinale est clinique, l’échographie rend cependant de grands services dans le démembrement de cas litigieux.
A coté de la hernie fémorale, siégeant sous le ligament inguinal, en dehors des vaisseaux et en surface du muscle pectiné, on distingue deux types de hernie inguinale, dites « directe » ou « indirecte ». La hernie inguinale indirecte est l’apanage du nouveau né ou de l’adulte vieillissant. Elle chemine à travers une déhiscence anatomique de la paroi abdominale appelée « orifice inguinal » et contient du tissu digestif ou épiploïque qui fait issue sous la peau en direction du scrotum. Le fait que cet orifice se trouve au dessus, mais surtout en dehors de l’artère épigastrique inférieure, est un point clé dans la recherche d’une hernie inguinale indirecte. La sonde est ainsi placée dans le plan axial immédiatement au dessus de la crosse à concavité supérieure de l’artère épigastrique (13). La présence d’un sac herniaire spontané rend facile la mesure de son collet et l’identification de son contenu. En cas d’absence au repos, la détection du sac est facilitée par la réalisation d’une manœuvre de Valsalva. La hernie inguinale directe, qui est celle du jeune sportif, résulte quant à elle de la pression exercée par les viscères sur un espace triangulaire plus médial, libre de toute gaine musculaire, situé en dedans de l’artère épigastrique, en dehors du muscle droit abdominal et au dessus de l’arcade crurale. C’est le triangle de Hesselbach. C’est la pression exercée sur le fascia transversalis qui est responsable des douleurs. La sonde d’échographie, placée dans le plan axial entre l’artère épigastrique en dehors et le muscle droit abdominal en en dedans, démontre un protrusion herniaire en Valsalva par comparaison avec le côté opposé
Références :
1. Guillin R, Botchu R, Bianchi S. Sonography of orthopedic hardware impingement of the extremities. J Ultrasound Med Off J Am Inst Ultrasound Med. 2012 Sep;31(9):1457–63.
2. Tréguier C, Chapuis M, Branger B, Bruneau B, Grellier A, Chouklati K, et al. Pubo-femoral distance: an easy sonographic screening test to avoid late diagnosis of developmental dysplasia of the hip. Eur Radiol. 2013 Mar;23(3):836–44.
3. Weybright PN, Jacobson JA, Murry KH, Lin J, Fessell DP, Jamadar DA, et al. Limited effectiveness of sonography in revealing hip joint effusion: preliminary results in 21 adult patients with native and postoperative hips. AJR Am J Roentgenol. 2003 Jul;181(1):215–8.
4. Laude F, Boyer T, Nogier A. Anterior femoroacetabular impingement. Jt Bone Spine Rev Rhum. 2007 Mar;74(2):127–32.
5. Anderson K, Strickland SM, Warren R. Hip and groin injuries in athletes. Am J Sports Med. 2001 Aug;29(4):521–33.
6. Kong A, Van der Vliet A, Zadow S. MRI and US of gluteal tendinopathy in greater trochanteric pain syndrome. Eur Radiol. 2007 Jul;17(7):1772–83.
7. Ala Eddine T, Remy F, Chantelot C, Giraud F, Migaud H, Duquennoy A. [Anterior iliopsoas impingement after total hip arthroplasty: diagnosis and conservative treatment in 9 cases]. Rev Chir Orthopédique Réparatrice Appar Mot. 2001 Dec;87(8):815–9.
8. Rezig R, Copercini M, Montet X, Martinoli C, Bianchi S. Ultrasound diagnosis of anterior iliopsoas impingement in total hip replacement. Skeletal Radiol. 2004 Feb;33(2):112–6.
9. Guillin R, Bianchi S. Sonographic assessment of orthopedic hardware impingement on soft tissues of the limbs. J Ultrasound. 2012 Feb;15(1):50–5.
10. Cohen M DM. Tendinopathie de la crête iliaque: tractus ilio-tibial ou tenseur du fascia lata. Bassin et hanche. Sauramps. 2007. p. 157.
11. Huang BK, Campos JC, Michael Peschka PG, Pretterklieber ML, Skaf AY, Chung CB, et al. Injury of the gluteal aponeurotic fascia and proximal iliotibial band: anatomy, pathologic conditions, and MR imaging. Radiogr Rev Publ Radiol Soc N Am Inc. 2013 Oct;33(5):1437–52.
12. Connell D, Ali K, Javid M, Bell P, Batt M, Kemp S. Sonography and MRI of rectus abdominis muscle strain in elite tennis players. AJR Am J Roentgenol. 2006 Dec;187(6):1457–61.
13. Jamadar DA, Jacobson JA, Morag Y, Girish G, Ebrahim F, Gest T, et al. Sonography of inguinal region hernias. AJR Am J Roentgenol. 2006 Jul;187(1):185–90.
Dernière modification de la page le 14 Février 2015