www.echographie-articulaire.fr

D1- Qui sont nos patients ?
Mis à part le fréquent contexte du doigt à ressaut, l’immense majorité des indications d’échographie des doigts résulte de traumatismes directs (plaies) ou indirects (rupture tendineuses ou capsulaires). Aux tendons extenseurs, tant les bandelettes médianes (doigt en boutonnière) que celle des bandelettes latérales (mallet finger) peuvent s’avulser de l’os qui les reçoit. Les plaies des extenseurs sont possibles et, suturées, s'avèrent le plus souvent de bon pronostic. Aux fléchisseurs, l’avulsion distale du fléchisseur profond reste une entité rare (jersey finger) mais qui ne doit pas être méconnue. Nous évoquerons enfin le cas fréquent, dans les sports de ballon comme dans la vie courante, de lésions capsulaires des interlignes interphalangiens dont on sait qu’ils génèrent douleurs (souvent régressives) et hypertrophie cicatricielle (souvent définitive). La place de l’échographie, incertaine dans la plupart des cas, ne fait aucun doute lorsque l’interligne métacarpophalangien du pouce est touché. L’échographie exclura de façon fiable le rare mais redouté « effet stener », détaillé plus loin. Le doigt post-opératoire est enfin une entité à part, d’indication somme toute assez fréquente en milieu spécialisé.
D2- Le doigt à ressaut résulte, comme la ténosynovite de de Quervain, d’un conflit « contenant/contenu » entre les tendons fléchisseurs aux doigts et leur retinaculum, appelée « poulies ».
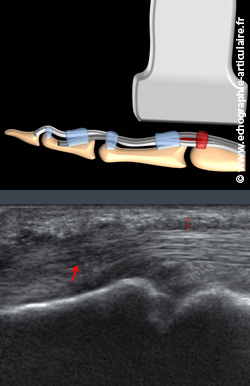
Ce conflit siège la plupart du temps avec la poulie digitale la plus proximale en regard des articulations métacarpo-phalangiennes, appelée « poulie A1 ». Son épaississement, facilement visible en échographie dans le plan sagittal, est souvent mis au premier plan dans l’enseignement de la sémiologie de cette pathologie (1). Cet épaississement est particulièrement visible dans le plan axial par comparaison avec les doigts adjacents, si les tendons y sont sains. On insiste, toutefois, souvent insuffisamment sur la place de l’hypertrophie tendineuse qui peut être globale ou plus focale (nodule). Cette hypertrophie est souvent bien visible dans le plan axial, par comparaison avec les tendons fléchisseurs des doigts adjacents. Un chirurgien expérimenté que nous connaissons affirme même que le primum movens du doigt à ressaut est, dans un grand nombre de cas, une authentique tendinopathie des fléchisseurs plus qu’une hypertrophie de la poulie A1. Ceci est en accord avec nos constatations selon lesquelles cette dernière peut manquer dans quelques cas. Quoi qu’il en soit, la présence d’une hypertrophie tendineuse franche contre-indiquera la simple infiltration sous échographie et indiquera parfois une résection d’une bandelette du fléchisseur superficiel en plus d’une libération de la poulie A1 lorsqu’un geste opératoire est effectué.
Légende des images: une vue sagittale du versant palmaire de l'articulation métacarpo-phalangienne du quatrième doigt de cette patiente de 47 ans montre une hypertrophie nette de la poulie A1 (pointillés rouges). Un peu distalement, le tendon montre une nettre hypertrophie bien visible en axial comparativement avec les autres tendons (non montré) du fait d'un nodule de tendinopathie (flèche rouge).
D3- Comme toutes les pathologies des tendons fléchisseurs, l’étude échographique du doigt à ressaut doit être dynamique.
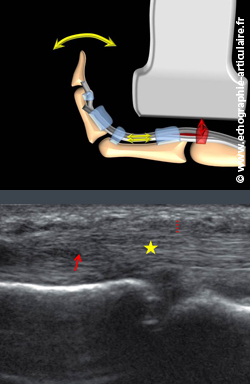
Le comportement des tendons par rapport à leur environnement (poulie, tendon adjacent, tissu sous-cutané) s’analyse pour le mieux lors de la mobilisation passive du doigt. Dans le doigt à ressaut, la butée de l’hypertrophie tendineuse sur la poulie est évidente sous forme d’un soulèvement caractéristique de cette dernière. Dans le cas d’une rupture tendineuse, le diastasis entre les deux moignons peut être confirmé par l’extension du doigt. Dans le cas des adhérences péritendineuses, la fixité du tendon fléchisseur au plan sous-cutané est également aisément visible, avec un peu d'habitude. Les exemples sont ainsi nombreux.
Légende des images: même patient qu'au dessus, dans le cadre d'un doigt à ressaut. Lors de la flexion du doigt, l'hypertrophie tendineuse (flèche rouge) vient s'impacter (étoile) sous la poulie A1 (pointillées rouges) qui est soulevée de façon caractéristique lors des maneouvres dynamiques passives. Si l'hypertrophie parvient à passer proximalement à la poulie, alors l'extension sera difficile et s'obtiendra au prix d'un passage brutal du tendon vers la distalité, expliquant le ressaut du doigt!
D4- La rupture de poulie est l’apanage du patient pratiquant l’escalade.
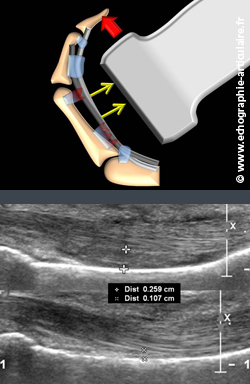
La prévalence de cette pathologie est donc éminemment variable selon les régions géographiques. Le rôle de la poulie étant de plaquer le tendon contre les phalanges, assurant un bras de levier nécessaire à la puissante flexion de doigts, sa rupture entraine en échographie un décollement tendineux caractéristique dans le plan sagittal lors de la flexion contrariée, souvent supérieur à 3mm (2). La poulie la plus exposée est A2. Là encore, la clé de l’examen est bien l’analyse dynamique du tendon. Parmi les autres pathologies de tendons fléchisseurs assez spécifiques d’une activité donnée, on citera la désinsertion distale du fléchisseur profond du rugbyman, portant en général sur le quatrième rayon (jersey finger) (3). Cette pathologie partage avec la désinsertion distale du biceps brachial sa relative rareté et sa présentation clinique relativement insidieuse, l’ensemble expliquant une fréquente errance diagnostique qui va en contradiction avec l’impériosité d’un avis spécialisé.
Légende des images: patient de 28 ans ayant ressenti un craquement brutal de son quatrième doigt lors d'une prise à l'escalade (oui, il y a des falaises en Bretagne!). Au repos, un épanchement péritendineux et un léger décollement des tendons fléchisseurs de l'os sous-jacent est noté. Ce décollement est nettement majoré en flexion contrariée comparativement au côté controlatéral, signant la rupture de la poulie A2.
D5- L’étude échographique des tendons extenseurs est également, de façon indispensable, dynamique.
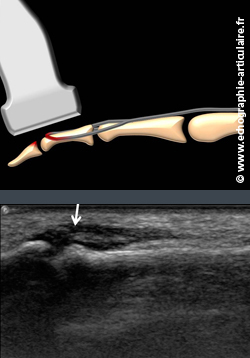
Sur un doigt au repos, identifier l’insertion de la bandelette médiane du tendon sur P2 et de ses bandelettes latérales sur P3 est en effet difficile au premier coup d’œil. Cette tâche devient plus facile lorsque le tendon est mis en mouvement, permettant de le différencier des recessi articulaires et du tissu sous cutané immédiatement adjacents. L’examen dynamique est ainsi la clé de l’analyse d’une rupture de la bandelette médiane (menant au doigt en boutonnière) ou de la bandelette terminale sur P3 (menant au « mallet finger »). Un diastasis est alors vu entre un moignon tendineux et la base osseuse en regard.
Légende des images: patient de 22 ans ayant subi une chute sur l'extrémité du doigt au football. Il présente depuis un authentique "mallet finger" clinique. L'échographie confirme l'existence d'une désinsertion complète de la bandelette terminale de l'extenseur. Lors de la flexion passive de l'IPP, le tendon n'est pas mis en tension ce qui signe son incompétence.
D6- Les plaies de la main mènent parfois à la constitution d’un névrome.
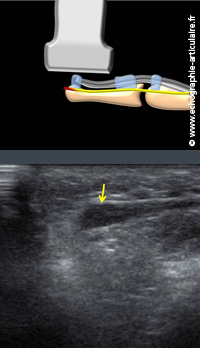
Cette entité résulte de la cicatrisation inadéquate d’un nerf lésé, suturé ou non. Le névrome, qui peut survenir sur toute branche du nerf médian (rameaux commissuraux ou branche collatérale) ou du nerf ulnaire (branches profonde ou superficielle, rameau cutané dorsal) se traduit par des douleurs neuropathiques dont les caractéristiques cliniques ont déjà été évoquées au chapitre de la branche superficielle du nerf radial. En échographie, le névrome se traduit par l’existence d’un renflement plus ou moins marqué du nerf. Mais attention que des renflement nerveux, trauatique ou non, sont parfois rencontrés de façon asymptomatique ou pauci-symptomatique. La clé du diagnostic de "névrome" réside ainsi dans la palpation de l’image par la sonde, qui lorsqu’elle réveille une douleur fulgurante confirme le diagnostic. De même qu’on parle de « point gâchette » à la palpation, on pourrait ainsi parler d’ « image » gâchette en échographie!
Légende des images: patiente de 53 ans amputée pour section traumatique des doigts il y a deux ans. Il en résulte des douleurs neuropathiques évocatrice de névrome. Sa présence sur un nerf collatéral est confirmée par l'échographie, qui suit le nerf (flèches jaunes) dans un plan sagittal et démontre une image en battant de cloche de son extrémité, très douloureuse au passage de la sonde.
D7- Une lésion du ligament collatéral médial de l’articulation métacarpo-phalangienne du pouce doit être explorée à court terme.
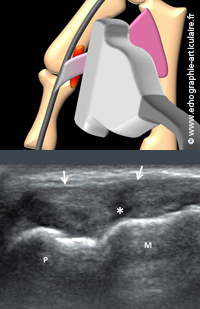
90% des entorses de cette articulation porte sur ce ligament, surtout en cas de mécanisme de valgus forcé. La dragonne au ski ou le ballon chez le gardien de but en sont les plus classiques pourvoyeurs. Le testing clinique comme le testing dynamique en radioscopie ont en commun d’être douloureux, voire dangereux car ils risquent de majorer une lésion. L’évaluation du ligament a donc volontiers, à travers le temps, relevé de l’échographie qui est désormais systématiquement proposée. Si la gradation exacte (entorse simple, rupture partielle/complète) est parfois subtile en échographie, c’est dans l’hypothèse d’une lésion de Stener que l’examen se voit pratiqué. Il recherche une luxation d’un éventuel moignon proximal par-dessus la dossière des interosseux du pouce, sa présence compromettant la cicatrisation ligamentaire car elle empèche la remise « bout à bout » des deux moignons ligamentaires. Cette entité se cherche dans un plan axial et sagittal et est aidée par les manœuvres dynamiques mises au point par l’équipe de la Clinique du Parc de Lyon (4). Du fait de son mauvais pronostic fonctionnel, cette somme toute rare lésion de Stener est une indication opératoire formelle.
Légende des images: bien qu'on l'enfile facilement dans le plan axial et longitudinal, le ligament collatéral médial du pouce normal est loin d'offrir un visage fibrillaire et réfléchissant typique des structures ligamentaires. il est au contraire plutot hypoéchogène de façon physiologique. Son aspect en cas d'entorse simple est donc assez peu changé. Les cas de rupture en plein corps (astérisque) sont plus rares, comme chez ce patient de 23 ans blessé lors d'une chute sur le pouce. Outre détecter ces lésions, l'échographie vérifie surtout que l'ensemble du ligament blessé (en orange sur l'illustration) reste bien sous le plan de la dossière des interosseux (en rose sur l'illustration), les deux moignons ayant donc toutes les chances de recoller l'un à l'autre.
D8- Toutes sortes de questions peuvent se poser en contexte post-opératoire
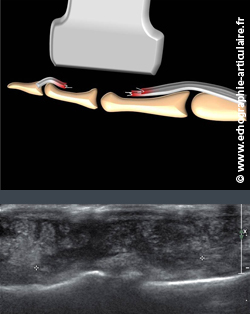
L’exploration échographique d’un doigt opéré nécessite de la part de l’imageur une bonne connaissance des techniques chirurgicales utilisées. A titre d’exemple, un motif fréquent de consultation d’échographie réside dans la survenue post-opératoire d’une raideur du doigt avec déficit de flexion, suggérant une incompétence des tendons fléchisseurs. Que le tendon ait, ou non, été suturé, l’analyse rigoureuse par l’échographie permet de différencier une re-rupture tendineuse des classiques adhérences péritendineuses, malheureusement fréquentes sur ce versant du doigt. Là encore, l’analyse dynamique réalisée en passif est la clé du diagnostic. Les syndromes de friction entre les tendons et le matériel orthopédique sont traités dans un chapitre à part.
Légende des images: patient sans-abri de 28 ans, ayant bénéficié d'une suture de tendon fléchisseur six jours auparavant et consultant pour un déficit de flexion active du doigt. L'échographie montre bien une re-rupture (rupture itérative) des fléchisseurs. Cette complication rare mais possible peut-être le fait d'une rééducation trop vigoureuse ou, comme chez ce patient qui a malheureusement eu à voyager de foyer en foyer avec ses lourdes valises, d'un surmenage inaproprié du tendon. Le distasis entre les deux moigons est mesuré sur l'image.
BIBLIOGRAPHIE:
1. Guerini H, Pessis E, Theumann N, Le Quintrec JS, Campagna R, Chevrot A, et al. Sonographic appearance of trigger fingers. J Ultrasound Med. 2008 Oct;27(10):1407-13.
2. Klauser A, Frauscher F, Bodner G, Halpern EJ, Schocke MF, Springer P, et al. Finger pulley injuries in extreme rock climbers: depiction with dynamic US. Radiology. 2002 Mar;222(3):755-61.
3. de Gautard G, de Gautard R, Celi J, Jacquemoud G, Bianchi S. Sonography of Jersey finger. J Ultrasound Med. 2009 Mar;28(3):389-92.
4. Borne J, Bordet B, Fantino O, Bousquet JC, Coillard JY, Pialat JB. Plantar plate and second ray syndrome: Normal and pathological US imaging features and proposed US classification. J Radiol. 2010 May;91(5 Pt 1):543-8.
Dernière modification de la page le 18 Octobre 2013